Resumen
En esta revisión se describen resumidamente las lesiones relacionadas con el deporte que con mayor frecuencia son valoradas en el primer nivel de asistencia sanitaria.
El médico de atención primaria debe conocer bien el aparato locomotor y la correcta exploración del sistema musculoesquelético, ya que existe una gran variedad de lesiones relacionadas con la práctica deportiva, siendo la patología de partes blandas la más frecuente. Debemos estar especialmente atentos a los signos de posible gravedad como la presencia de posiciones anómalas en un hueso o una articulación, cambios en el color o la temperatura de una extremidad, crepitación de una zona o incluso compromiso vital respiratorio o cardiovascular.
Las lesiones deportivas están aumentando en las últimas décadas debido a un creciente interés en la actividad física y el deporte, y a la mayor intensidad de los programas de entrenamiento. Más concretamente, durante las cuarentenas obligatorias decretadas por los gobiernos a causa de la pandemia por la COVID-19 en 2020, hubo un incremento de la actividad deportiva en el domicilio, sin supervisión y con ejecuciones incorrectas, lo que incrementó significativamente el número de lesiones asociadas al ejercicio físico.
El tratamiento se basa en el reposo deportivo “activo”, la disminución de la carga de trabajo en los entrenamientos al 30% de lo que se estaba realizando previamente, siempre que la gravedad de la lesión lo permita, asociando el uso de AINEs o bien infiltraciones de esteroides y anestésicos, plasma rico en plaquetas, ácido hialurónico o proloterapia.
Introducción
Las lesiones deportivas son un motivo frecuente de consulta en atención primaria. El 80% de las lesiones secundarias a la actividad física comprometen a tejidos blandos como músculos, tendones, ligamentos y cápsulas articulares. Las fracturas o daños orgánicos internos representan el 20% restante.
Las áreas más frecuentemente lesionadas son rodilla, tobillo y hombro. Siendo los esguinces, calambres, desgarros, contusiones y abrasiones la gran mayoría y no necesitando atención médica una gran parte de ellas. Los esguinces son las lesiones más comunes en las articulaciones y los de rodilla suponen un 25-40% de todas ellas, solo superada en ocasiones por el esguince de tobillo, según la disciplina deportiva en la que nos encontremos. En casi un 40% de las lesiones acontecidas durante el ejercicio físico existe una lesión previa en la misma localización. En general, las mujeres presentan mayor número de esguinces y dislocaciones, y los hombres más desgarros y fracturas.
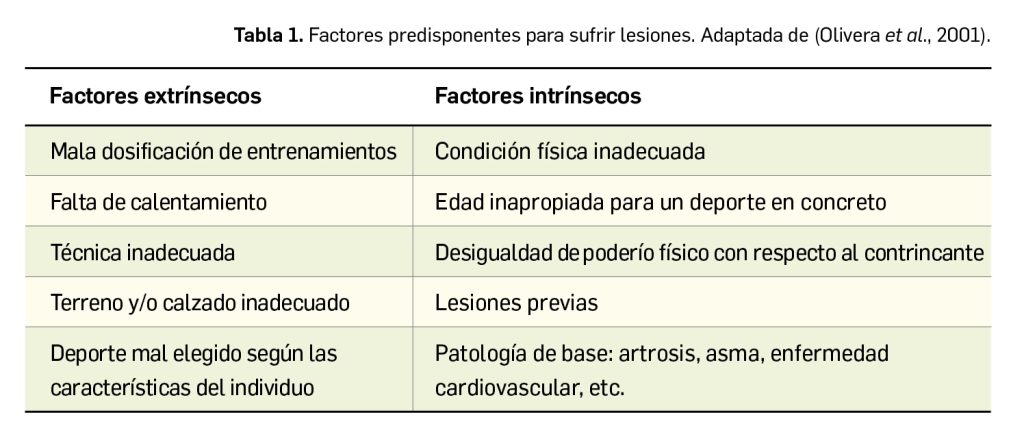
Debemos considerar una serie de factores predisponentes para sufrir una lesión. Dichos factores pueden ser intrínsecos al deportista o factores extrínsecos (Tabla 1).
Lesiones de hombro
El hombro es una articulación con mucha movilidad y estructura anatómica compleja, por lo que es susceptible de presentar una importante cantidad de alteraciones en la práctica deportiva. En el contexto de ciertas disciplinas deportivas el hombro se somete a fuerzas y tensiones extremas dando lugar a lesiones, entre las que destacan los diferentes impingement o pinzamientos, lesiones del manguito rotador, inestabilidad y esguinces acromio-claviculares.
Impingement o pinzamiento
En 1972 se definió el concepto de pinzamiento como un fenómeno resultante de la compresión mecánica y abrasión del tendón supraespinoso cuando éste se desliza por debajo del arco coracoacromial al elevar el brazo de manera repetida, como se hace en deportes tales como la natación al estilo libre o mariposa o en ejercicios de lanzamiento. Este proceso de sobresolicitación del tendón da lugar a un choque entre la cabeza humeral y el proceso acromiocoracoideo, generando un proceso inflamatorio en los tejidos adyacentes, siendo el más afectado el tendón supraespinoso.
Se han descrito una serie de estadios evolutivos en este proceso:
- Edema/hemorragia.
- Fibrosis/tendinitis.
- Rotura tendinosa/artrosis.
El conflicto se agrava si además existen factores anatómicos que favorecen la disminución del espacio subacromiocoracoideo (por ejemplo: acromion ganchoso, osteofitos o engrosamiento del ligamento coracoacromial).
Según la localización, podremos hablar de un impingement interno posterosuperior, que es el que se produce por pinzamiento entre el borde posterosuperior de la cavidad glenoidea y la superficie inferior de los tendones supra e infraespinoso. Los pacientes suelen describir dolor en posición de máxima abducción horizontal y rotación externa y también puede asociarse a rotura de manguito, presentando dicha rotura una maniobra de pinzamiento positiva. En ocasiones se presenta discinesia y déficit de rotación glenohumeral interna.
El impingement interno anterosuperior se produce por compresión del tendón subescapular entre la cara anterior del húmero y la glenoides anterosuperior durante la realización de una flexión humeral anterior.
Las pruebas diagnósticas están encaminadas a poner de manifiesto el dolor que aparece durante la compresión/impactación.
- Test de Hawkins: la flexión del brazo de 90º junto con la rotación interna forzada produce dolor al comprimir el tendón supraespinoso contra el ligamento coracoacromial.
- Yocum: se coloca la mano del miembro afectado en el hombro contralateral. Es positiva si la elevación del codo contra resistencia es dolorosa, que muestra el conflicto entre el tendón supraespinoso y la bursa subacromio-subdeltoidea. El dolor debe ser específicamente anterosuperior.
- Signo de Neer: consiste en estabilizar la escápula del paciente con una mano y con la otra se inicia una abducción pasiva en rotación interna; cuando es positivo se desencadena dolor entre los 70-120º.
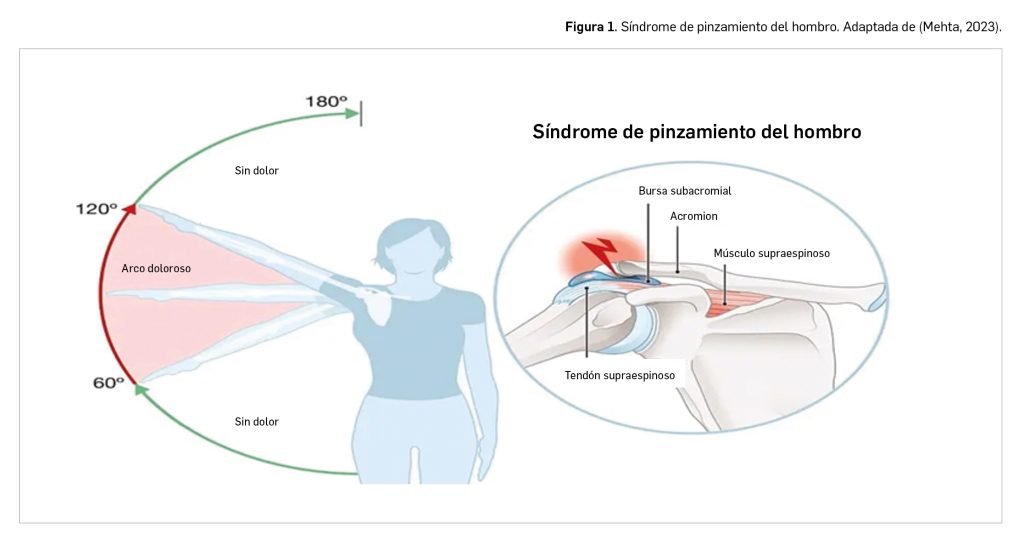
- Arco doloroso: no se trata de una maniobra como tal, pero puede ser de gran utilidad. Los dolores que aparecen con una abducción entre 60º y 120º sugieren una lesión del tendón del músculo supraespinoso, cuando se superan los 120º desaparece el dolor, salvo que exista asociada una lesión de la articulación acromio-clavicular
- Cross arm: llevamos el brazo del lado afectado en 90º de flexión hacia el hombro contralateral. Si aparece dolor, indica patología de la articulación acromioclavicular. Puede ser positivo en caso de impingement subcoracoideo.
El tratamiento inicialmente se basa en el reposo deportivo activo, intentando evitar las posturas que desencadenan dolor, añadiendo el uso de antiinflamatorios no esteroideos. Los estadios más avanzados pueden precisar tratamiento fisioterapéutico (incluyendo punción seca profunda) e incluso cirugía.
En cuanto a la rehabilitación, se sabe que los ejercicios que fortalecen el manguito de los rotadores ayudan a estabilizar la cabeza humeral en la glenoides, impidiendo su ascenso y así el pinzamiento. Son ejercicios isométricos e isotónicos con aumento de cargas progresivamente y centrados en la rotación externa, rotación interna y abducción.
Lesiones del manguito rotador
Lesiones acromioclaviculares
Los deportistas que llevan a cabo actividades con abducción y/o flexión de más de 90º de manera repetitiva, pueden desarrollar una lesión consistente en desgarros, inflamación o roturas parciales del manguito rotador. El manguito rotador lo constituyen una serie de tendones que se disponen insertados alrededor de la cabeza humeral como si fuese una cofia. Son el supraespinoso, infraespinoso, subescapular y redondo menor. Dicha disposición permite una movilidad en distintos planos del hombro, más que cualquier otra articulación del cuerpo, siendo dicha movilidad una de las causas del importante número de lesiones del hombro que nos encontramos. Puede ser una lesión aguda o crónica y el primer tendón afectado suele ser el supraespinoso debido a un síndrome de pinzamiento que da lugar a dolor que se exacerba al elevar, separar y hacer rotaciones del brazo. Clínicamente se caracteriza por dolor y debilidad. El dolor es el síntoma prínceps y se presenta a menudo con la movilización del hombro o cuando se realizan actividades que exigen elevar el brazo por encima de la cabeza.
El diagnóstico de sospecha es básicamente clínico y se basa en pruebas de funcionales de movilidad, aunque actualmente la ecografía nos ofrece una visión dinámica del aparato tendinoso y de partes blandas, siendo una prueba esencial para llegar a un diagnóstico de certeza.
Existen pruebas específicas para valorar los distintos tendones que pudieran estar implicados. Para valorar el tendón supraespinoso (el más frecuentemente implicado) empleamos el test de Jobe, que consiste en posicionar el brazo afectado en abducción de 90º, antepulsión de 30º y rotación interna máxima de los antebrazos con pulgares hacia abajo, ejercemos fuerza sobre sus brazos que no resistirá en caso de rotura del manguito. Para valorar el tendón infraespinoso se lleva a cabo la maniobra de Patte y para evaluar el tendón subescapular la prueba de Belly Press (o test de Napoleón) y el Lift off test o test de Gerber.
Se trata habitualmente con reposo y AINEs. El empleo de infiltraciones de anestésicos locales y corticoides puede ser beneficioso en caso de que no exista mejoría. En casos seleccionados se recurre a infiltraciones con plasma rico en plaquetas (PRP), ácido hialurónico o incluso proloterapia.
La rehabilitación basada en ejercicios pendulares se puede realizar en los primeros dos o tres días para evitar rigideces, una vez pasada la fase aguda se recomienda la implementación de ejercicios de fortalecimiento.
Las lesiones completas o totales del manguito de los rotadores son raras y suelen ser traumáticas, requiriendo un manejo quirúrgico agresivo, ya que precisan integridad del manguito y estabilidad del hombro.
Hombro inestable
Muy frecuente en deportistas, se puede clasificar en traumática, adquirida y atraumática. La inestabilidad del hombro, más frecuente en la parte anterior, se debe a lesiones en el rodete glenoideo y la cápsula. Se suele manifestar como una sucesión de eventos de subluxaciones sintomáticas (dolorosas). La adquirida se explica por elongación repetida de los ligamentos del hombro. La traumática se produce por lesión del labrum anterior y la cápsula. Y la atraumática se da por la presencia de una cápsula redundante y laxa.
Ciertos gestos deportivos como el saque en el tenis o el lanzamiento de béisbol pueden producir dolor, chasquido e inseguridad articular, lo que impide continuar la actividad. El diagnóstico de certeza incluye proyecciones radiológicas especiales e incluso resonancia magnética. Su tratamiento es esencialmente conservador con ejercicios de rehabilitación. La cirugía reparadora tras una primera luxación puede reducir las recurrencias.
Esguince acromioclavicular
Se trata de un estiramiento de la articulación acromio-clavicular o desgarro parcial de los ligamentos que fijan la clavícula al acromion. La mayoría de las veces se produce por impacto directo en la parte superior del hombro, como al caer de la bicicleta o tras una proyección en judo.
El grado I cursa con dolor y leve tumefacción y su tratamiento es conservador, incluyendo reposo deportivo y rehabilitación para evitar rigideces. En el grado II y III se produce una rotura ligamentosa que se pone de manifiesto con el signo de la tecla, en el que se observa desplazamiento craneal del extremo distal de la clavícula que se reduce por presión directa y debe ser remitido a traumatología.
Otras lesiones de las extremidades superiores
Tendinitis de codo o “codo de tenista”
Se trata de una lesión por esfuerzo repetitivo en el movimiento de la prono-supinación forzada, en la que se inflaman los tendones de los músculos de la cara externa del codo, es decir, los músculos extensores de los dedos y la muñeca, y los supinadores del antebrazo con un origen común en el epicóndilo.
Es una de las alteraciones más frecuentes en el codo. El dolor suele comenzar tras movimientos forzados o repetidos generalmente ocasionados por una extensión forzada del codo junto a una supinación. Si se mantiene el sobreuso de los movimientos referidos, el dolor acaba siendo constante y da lugar a impotencia funcional en los movimientos de pronosupinación y supinación. En el tenista aficionado hay que insistir en una técnica correcta (sobre todo en el golpe de revés) y en el material adecuado (tensión correcta del cordaje). Se puede emplear una abrazadera epicondílea en las actividades que supongan una sobrecarga excesiva de los tendones de la región del codo.
El tratamiento inicial se suele realizar mediante AINEs orales y frío local para reducir dolor e inflamación. Un segundo escalón es la rehabilitación a través de fisioterapia. Si no se consigue resolver el dolor, se pueden realizar infiltraciones locales con corticoides, con alta tasa de respuesta satisfactoria. En casos crónicos y muy sintomáticos puede ser necesaria la cirugía.
Epitrocleítis
También llamado codo de golfista, se manifiesta en personas que realizan de forma frecuente y continuada movimientos de hiperflexión de codo. Es una patología de la inserción de la musculatura flexora de la muñeca en la epitróclea. Se caracteriza por dolor a la palpación en la epitróclea y a la flexión y pronación contra resistencia de la muñeca. Suele irradiarse hacia la parte interna del brazo o antebrazo, es común en las personas que practican golf y en las que realizan las actividades descritas para la epicondilitis, ya que su etiología es la misma. El diagnóstico consiste en poner de manifiesto el dolor al presionar la zona de inserción de la musculatura flexora en la epitróclea y al realizar movimientos de extensión o pronosupinación contra resistencia.
El tratamiento es prácticamente igual que en la epicondilitis, pudiéndose emplear el mismo tipo de abrazadera, pero colocada unos cuatro centímetros por debajo de la epitróclea para evitar la flexo-extensión del codo.
Tendinitis bicipital
Es una lesión frecuente que se da en personas que practican deportes que requieren movimientos repetitivos del brazo, como el levantamiento de pesas, práctica de tenis o baloncesto. Se produce por sometimiento a estrés excesivo al tendón de la porción larga del bíceps, produciendo dolor en la cara anterior del hombro, que empeora con las elevaciones del brazo, y con la flexión y supinación contra resistencia del codo.
El tratamiento se basa en reposo deportivo, crioterapia y AINEs. Pueden ser de utilidad infiltraciones locales con corticoides, siempre con la precaución de no infiltrar el tendón, ya que produciría debilidad del mismo. En caso de rotura, el tratamiento suele ser conservador, ya que el músculo se inserta más abajo en el húmero sin apenas secuelas funcionales.
Esguince de la metacarpofalángica del pulgar (pulgar del esquiador o pulgar del guardabosques)
La abducción forzada y la hiperextensión de la articulación metacarpofalángica del pulgar es el mecanismo habitual que causa la lesión del ligamento colateral cubital del pulgar. Este fenómeno se da si alguien cae sobre su propio pulgar o se lo golpea, forzándolo a una abducción violenta, por ejemplo, cuando un bastón de esquí se fija en el suelo y el impulso del esquiador empuja el pulgar hacia el mango del bastón.
Clínicamente se pone de manifiesto con el compromiso de la pinza entre pulgar e índice, así como un bostezo articular > 45º al forzar la articulación en valgo. Es de utilidad la radiografía convencional para descartar avulsiones óseas. Es de gran importancia descartar la lesión de Stener, que consiste en el arrancamiento y desplazamiento proximal del ligamento sobre la aponeurosis del aductor, situándose dicha aponeurosis entre ambos extremos del ligamento, impidiendo de este modo la cicatrización del mismo.
Los esguinces de muñeca y esguinces y luxaciones de los dedos son muy frecuentes en deportes de lanzamiento de pelota como balonmano y voleibol. Los ligamentos más comúnmente implicados son los colaterales de las interfalángicas proximales, más frecuentemente el ligamento colateral radial. Existen tres grados según la afección anatómica del ligamento. Los esguinces grado I y II ponen de manifiesto inestabilidad al forzar varo o valgo y producen dolor y tumefacción. En los esguinces de grado III existe laxitud completa y puede llevar asociado arrancamiento óseo, por lo que estos pacientes deben ser derivados a atención especializada. En los grados I y II el tratamiento consiste en crioterapia, AINEs e inmovilización con sindactilia o férula, aunque los ejercicios de flexo-extensión deben ser precoces para evitar rigideces.
Las luxaciones de las falanges son muy frecuentes, suelen ser dorsales y cursan con dolor, incapacidad funcional y deformidad, siendo recomendable antes de su reducción descartar lesiones óseas asociadas.
Lesiones de cadera
Pubalgia atlética
Se define como la lesión de la inserción del músculo aductor largo en la sínfisis del pubis, habitualmente acompañada por una lesión de la inserción del músculo recto abdominal en el hueso pélvico. Se caracteriza por dolor mecánico en la sínfisis del pubis que puede irradiar a la ingle y que se incrementa con la palpación, la abducción pasiva y la aducción contra resistencia. La radiografía puede poner de manifiesto alteraciones crónicas óseas, como calcificaciones o irregularidad en los contornos de las ramas isquiopubianas. El tratamiento consiste en reposo deportivo y AINE siendo la reincorporación a la práctica deportiva paulatina.
Bursitis trocantérea
Debido a la fricción repetitiva o a la caída sobre la cadera, se pone de manifiesto con la palpación selectiva sobre el trocánter mayor. Suele irradiar a la ingle y glúteo y se exacerba con movimientos de abducción y extensión contra resistencia de la cadera. Además de reposo y AINEs, por su fácil localización, las infiltraciones de corticoides suelen tener éxito.
Lesiones de rodilla
La rodilla es una articulación sinovial tipo bisagra que da estabilidad a la pierna y permite flexionarla, girarla y enderezarla, proporcionando la fuerza necesaria para saltar y estabilizar la pierna al caer.
Tendinitis rotuliana
Es una inflamación o lesión del tendón rotuliano, que une la rótula a la tibia y cuya función es la extensión de la pierna. También es denominada rodilla del saltador. Se trata de una lesión típica del deportista, ya que se produce por sobrecarga y es frecuente en baloncestistas, jugadores de voleibol e incluso en corredores.
Inicialmente se manifiesta como un dolor acompañado de inflamación a nivel del tendón, pero con el daño repetido aparece una degeneración del tejido celular. El cuerpo no puede reparar el tejido lesionado y la tendinitis se cronifica.
En la exploración encontramos dolor a la palpación sobre el polo inferior de la rótula, con el resto de la rodilla normal a la exploración. Al realizar sentadillas, el paciente puede demostrar debilidad.
La radiografía simple no es necesaria para hacer el diagnóstico de rodilla del saltador. Tanto el ultrasonido como la resonancia magnética sí pone de manifiesto alteraciones a nivel del tendón.
El tratamiento se basa en reposo deportivo y AINEs; si no existe mejoría, se emplean técnicas de fisioterapia y vendajes funcionales. De forma excepcional, se realiza cirugía.
Rodilla del corredor
Se trata de una tenobursitis de la cintilla iliotibial que aparece en aficionados al jogging y ciclistas. Cursa con dolor mecánico localizado en cara lateral de la rodilla que puede irradiar al muslo. El tratamiento consiste en corregir alteraciones de la estática del pie (cambio de calzado, ortesis plantares), reposo deportivo y ejercicios para fortalecer el cuádriceps.
Condromalacia rotuliana
Término acuñado en 1924 por Koenig, actualmente no es un concepto aceptado ya que limita el concepto a un reblandecimiento del cartílago, siendo más exacto hablar de síndrome femoropatelar. Dicha alteración puede cursar con dolor de rodilla, chasquidos y luxación rotuliana. Es una alteración degenerativa del cartílago de la cara posterior de la rótula y suele asociarse a mala alineación rotuliana. La exploración puede ser rigurosamente normal o cursar con dolor a la palpación en el borde posterolateral de la rótula y un signo de cepillo positivo (crepitación al deslizar la rótula sobre el fémur mientras el paciente contrae el cuádriceps). Las manifestaciones radiológicas se ponen de manifiesto tardíamente cuando aparece esclerosis subcondral. El tratamiento debe ser rehabilitador, reservando el quirúrgico a fases avanzadas.
Lesiones ligamentosas de rodilla
Los ligamentos son estructuras estabilizadoras pasivas de las articulaciones en todo su rango de movimiento.
Las lesiones de los ligamentos de la rodilla son algunas de las más habituales en traumatología deportiva. Las lesiones ligamentosas de rodilla son graves porque pueden afectar a la estabilidad articular y por ende dar lugar a la aparición de una artrosis precoz.
Los ligamentos implicados pueden ser los colaterales, los ligamentos cruzados e incluso existir lesiones conjuntas con afectación de los meniscos, dando lugar a tríadas y pentadas.
Esguince de ligamentos colaterales
Ocurren por mecanismo de varo o valgo forzado y el más comúnmente lesionado es el ligamento colateral medial. Existen tres grados según la gravedad de la lesión anatómica, desde una distensión hasta una rotura. Los grados I y II cursan con dolor, impotencia funcional con dificultad para la deambulación y, a veces, derrame de presentación tardía; a la exploración se debe buscar la existencia de inestabilidad en el varo/valgo con la rodilla flexionada a 30º, poniéndose de manifiesto un cierto bostezo en el grado II.
El grado III cursa con inestabilidad y bostezo articular en varo/valgo con la extensión completa de la rodilla. Suele asociar fracturas por avulsión y derrame no muy voluminoso. El grado III debe ser valorado por cirujano ortopeda, mientras que los grados I y II pueden requerir reposo con férula posterior o vendaje elástico y empleo de bastones para evitar el apoyo, así como frío local y analgesia.
Esguince de ligamentos cruzados
El ligamento cruzado anterior está formado por fibras elásticas situadas en medio de la rodilla y tendidas entre el fémur y la tibia. Su función es impedir que la tibia avance con respecto al fémur y que rote. Se trata del mayor estabilizador de la rodilla.
Las lesiones de los ligamentos de la rodilla ocurren sobre todo durante accidentes deportivos (fútbol, ski, combate, salto…) siendo el mecanismo fisiopatológico un cambio brusco de dirección de la rodilla al frenar de forma súbita, o la rotación brusca de la rodilla con el pie clavado al suelo. El ligamento más frecuentemente implicado es el ligamento cruzado anterior. Entre los síntomas de rotura del cruzado destaca la percepción del chasquido de rotura, inflamación moderada o severa, dificultad para apoyar el miembro lesionado, limitación para la flexión y extensión, tendencia a la semiflexión e impotencia funcional de la marcha, e importante derrame articular, puesto que se trata de un ligamento intraarticular a diferencia de los ligamentos colaterales, que son extraarticulares.
El diagnóstico de la lesión del ligamento cruzado se realiza mediante el signo del cajón anterior en la lesión del cruzado anterior y cajón posterior cuando se trata de esguince del cruzado posterior. Es necesario tener en cuenta que el derrame y la contractura de los isquiotibiales pueden dar falsos negativos en la maniobra del cajón anterior, resultando más sensible el test de Lachman. El estudio radiológico puede poner de manifiesto la existencia de fracturas o arrancamientos óseos a nivel de la inserción de los ligamentos. Para una correcta valoración se precisa una resonancia magnética, aunque en el momento agudo, debido al hematoma interno existente, se hace difícil el ver de forma correcta el estado del ligamento.
El tratamiento consiste en aplicación de analgesia y frío local. Si la rotura es parcial se opta por tratamiento rehabilitador y si es completa se coloca ortesis con estabilizadores laterales y se valorará la cirugía.
Lesiones meniscales
Se trata de las lesiones más frecuentes en el complejo estructural de la rodilla. Normalmente una lesión aislada de los meniscos no tiene gran repercusión en la estabilidad de la rodilla mientras los ligamentos no estén afectados, aunque sí favorece la aparición precoz de artrosis. Las lesiones en los meniscos son provocadas por un mecanismo de rotación-flexión y rotación-extensión con asincronía de estos movimientos. El menisco interno es más frecuente que se lesione. Aparece tumefacción de la rodilla y bloqueo durante la marcha por interponerse el fragmento lesionado. Las maniobras meniscales en fase aguda pueden provocar dolor intenso, y por lo general el diagnóstico precisa de realización de resonancia magnética. El tratamiento inicial se basa en las siglas RICE (acrónimo en inglés de Rest (descanso), Ice (hielo), Compression (compresión) y Elevation (elevación), y vendaje elástico hasta valoración por traumatología.
Lesiones del pie
Esguince de tobillo
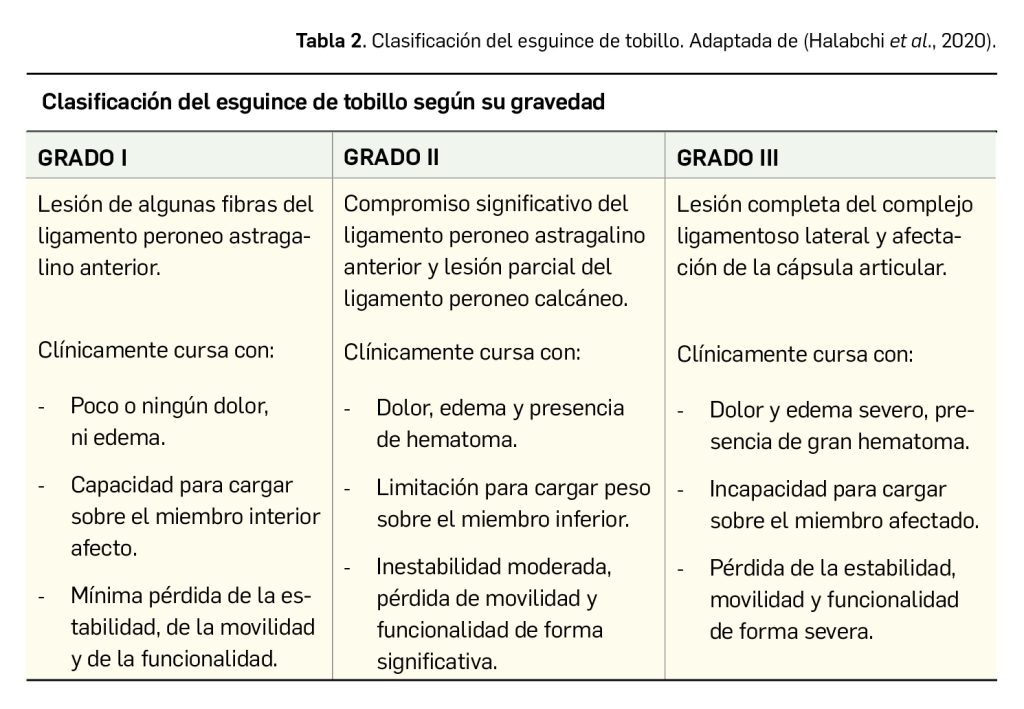
La elevada frecuencia de los esguinces de tobillo ha llevado a considerarlos como una afectación benigna. Sin embargo, en una quinta parte de los casos se desarrollan complicaciones que pueden dar lugar a secuelas. La lesión se da en el ligamento lateral en el 85% de los casos, 10% afectan a la sindesmosis y 5% al ligamento deltoideo. El esguince de tobillos se clasifica en tres grados que definirán el manejo y el pronóstico (Tabla 2).
El ligamento lateral externo y su haz peroneoastragalino anterior son los más involucrados, produciéndose el esguince por un mecanismo de inversión.
La posibilidad de fractura asociada debe descartarse con una radiografía simple si se sospecha debido a una deformidad o a una sensibilidad dolorosa, siendo de gran ayuda las reglas de Ottawa para decidir si se precisa la exploración complementaria.
El tratamiento inicial en los grados I y II consiste en llevar a cabo las siglas RICE. Tras la fase aguda, se aplica un vendaje adhesivo con el tobillo en leve eversión. Si persiste el edema, es conveniente dejar una férula posterior durante 48 horas. El paciente debe iniciar un apoyo progresivo y ejercicios de dorsiflexión y flexión plantar.
El tratamiento del esguince de grado III puede ser conservador o quirúrgico a decisión del traumatólogo. Las ortesis semirrígidas tipo Aircast han demostrado prevenir recurrencias.
Tendinitis aquilea
Hace referencia a la inflamación del tendón de Aquiles y sus tejidos circundantes, fundamentalmente las bursas. El tendón de Aquiles es el más largo y el más fuerte del cuerpo, es la inserción para los músculos gemelos y sóleo. En pacientes con síntomas de tendinosis se ha observado aumento del grosor del tendón sin signos inflamatorios. Cursa con dolor localizado de 2 a 6 cm por encima del punto de inserción del calcáneo y rigidez tras la inactividad, disminuyendo el dolor con la actividad. El diagnóstico es esencialmente clínico. Si encontramos un signo de hachazo, incapacidad para la flexión plantar e imposibilidad para ponerse de puntillas, debemos pensar en una rotura y realizar la maniobra de Thompson para descartarla.
El tratamiento inicial es el reposo deportivo, mínimo de 2 a 4 semanas, que puede prolongarse durante meses según la evolución. Además, ha de indicarse crioterapia, antiinflamatorios y taloneras que disminuyan la tensión. Existe controversia en cuanto al empleo de infiltraciones de corticoides por el riesgo de rotura. Durante el seguimiento se debe instruir al paciente en técnicas de estiramiento pasivo y entrenamiento muscular progresivo que aumenten la resistencia y longitud de las fibras musculares.
Otras lesiones frecuentes debidas a un mal apoyo y sobrecarga son las metatarsalgias, a causa de laxitud ligamentosa y de la musculatura del pie, y se caracterizan por dolor, habitualmente en la zona de apoyo plantar de la segunda y tercera cabezas metatarsianas, manifestándose como hiperqueratosis plantares, asociadas a bursitis a ese nivel. Son de utilidad las ortesis plantares y los AINEs.
La fascitis plantar cursa con dolor plantar que irradia al borde interno del pie y se incrementa con la dorsiflexión de los dedos y del tobillo. Se debe a microtraumatismos repetidos sobre el apoyo del calcáneo, en relación con mala biomecánica del pie o de un mal funcionamiento de la marcha (sobrepronación dinámica, acortamiento de uno de los miembros inferiores, pie pronado o cavo, etc.). El tratamiento inicial es conservador, basándose en analgesia y antiinflamatorios, reposo y frío local.