El objetivo de la edición anual de Premios FORO de Atención Farmacéutica en Farmacia Comunitaria (Foro AF-FC) es reconocer el compromiso asistencial de los farmacéuticos que ofrecen a la población Servicios Profesionales Asistenciales, especialmente a los implicados en la aplicación de los de Atención Farmacéutica (Dispensación, Indicación Farmacéutica y Seguimiento Farmacoterapéutico – SFT –) de acuerdo a los procedimientos consensuados2 contando con la colaboración de laboratorios Cinfa.
La convocatoria de la 6ª edición se realizó entre los meses de marzo a julio de 2017, periodo tras el cual el jurado, compuesto por ocho representantes de las instituciones que forman Foro AF-FC, evaluó los 57 casos recibidos, diez más que los de la edición anterior, de acuerdo a los modelos editados en las webs de todas las instituciones, para la descarga, cumplimentación y remisión on line, por parte de farmacéuticos voluntariamente interesados. Se mantuvo un modelo abierto para aquellos casos que no se correspondieran con los Servicios descritos. Los casos recibidos se clasificaron en: 14 casos del Servicio de Dispensación, 5 del Servicio de Indicación Farmacéutica, 19 del Servicio de SFT y 19 de modelo abierto. El jurado valoró en cada caso once apartados relacionados con la adecuación de la terminología y metodología de Foro AF-FC, la existencia de práctica colaborativa, la utilización de herramientas informáticas, el interés clínico y el profesional del caso en su implementación en la Farmacia Comunitaria, entre otros.
Los ganadores, por orden de mayor a menor puntuación, fueron los siguientes:
- El CASO GANADOR es el de Mª Jesús Rodríguez, farmacéutica del COF Murcia, correspondiente al Servicio de Seguimiento Farmacoterapéutico, con el título “Servicio de Seguimiento Farmacoterapéutico a mayor crónico polimedicado con dolor incapacitante”, con una puntuación total de 4,3 puntos sobre 5.
- EL PRIMER ACCÉSIT para el caso del “Servicio de Dispensación; Tamoxifeno a una mujer en tratamiento antidepresivo”, con una puntuación de 3,9 puntos sobre 5, cuyas autoras son Eva Pol Yanguas/Elsa López, del COF Alicante.
- EL SEGUNDO ACCÉSIT al caso “Servicio de Indicación Farmacéutica a paciente por sospecha de síndrome de ojo seco”, con una puntuación total de 3,7 puntos sobre 5, cuyas autoras son Josefa Castro Leis/Paula Briones Amor (A Coruña), del COF de A Coruña.
- EL TERCER ACCÉSIT al caso abierto “Interacciones farmacoterapéuticas y RAM”, con una puntuación total de 3,5 puntos sobre 5, cuyos autores son Pilar Pino/ Pilar Álamos / Pilar Modamio, del COF de Barcelona.
Y los 4 finalistas cuyos casos serán publicados corresponden a:
- EL PRIMER FINALISTA es el de Javier Reig del COF Alicante, correspondiente al Servicio de Seguimiento Farmacoterapéutico, con el título “Servicio de Seguimiento Farmacoterapéutico a paciente con pulso irregular”, con una puntuación total de 4,0 puntos sobre 5.
- EL SEGUNDO FINALISTA es el de Ana Mª Cueto Jiménez del COF Málaga, correspondiente al Servicio de Dispensación, con el título “Dispensación de la doble antiagregación plaquetaria: importancia de la comprobación de la duración del tratamiento”, con una puntuación total de 3,7 puntos sobre 5.
- EL TERCER FINALISTA es el de Noelia Amador Fernández del COF Granada, correspondiente a un caso abierto, con el título “Medida ambulatoria de la presión arterial: MAPA”, con una puntuación total de 3,3 puntos sobre 5.
- EL CUARTO FINALISTA es el de Paula Briores y Josefa Castro Leis del COF de A Coruña, correspondiente al Servicio de Indicación Farmacéutica, con el título “Servicio de Indicación Farmacéutica a paciente que solicita antibiótico para un dolor dental”, con una puntuación total de 3,1 puntos sobre 5.

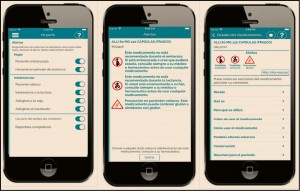
Figura 1. Acceso a la publicación y convocatorias de Premios Foro AF FC en www.portalfarma.com
Puede acceder a la publicación íntegra de todos los casos, ganadores y finalistas, a través del siguiente enlace que permite llegar al espacio de los Premios de FORO AF-FC (Figura 1): http://www.portalfarma.com/inicio/serviciosprofesionales/forofarmaciacomunitaria/premios/Paginas/Premios-Foro-AF-FC-2017.aspx