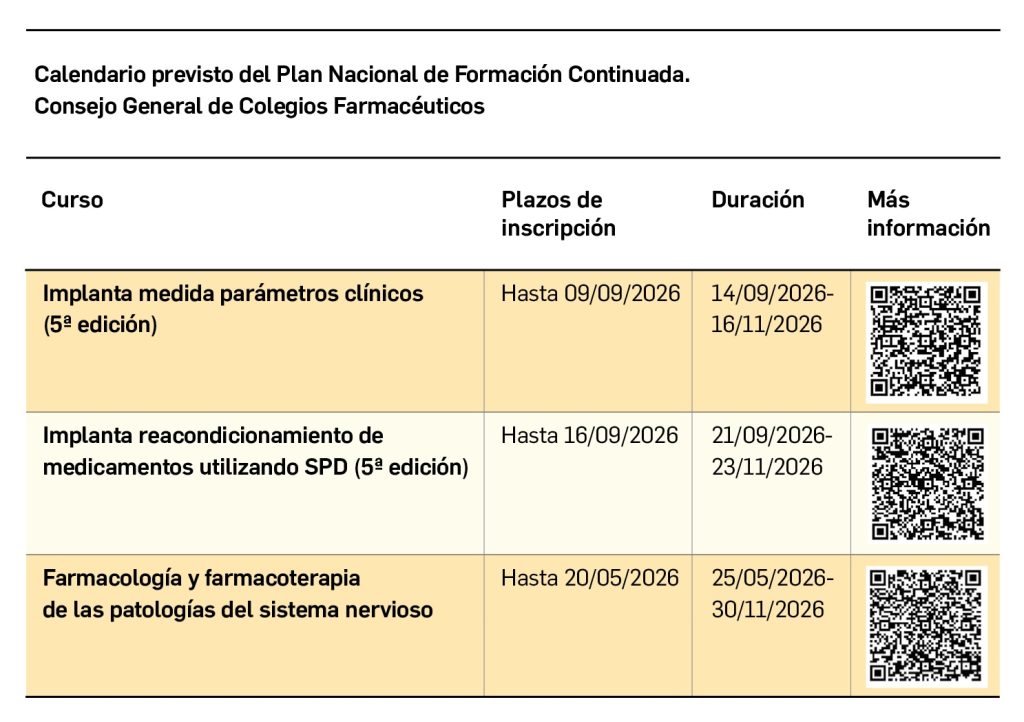
Vitíligo
 Nº492
Nº492
El vitíligo es una enfermedad cutánea adquirida, crónica, de carácter autoinmunitario, que se caracteriza por la presencia de áreas despigmentadas, ya que los melanocitos dejan de estar presentes o de funcionar correctamente.
El vitíligo aparece tanto en niños como en adultos y personas de edad avanzada. Su prevalencia en la población general es entre 0,5-2 % y la edad media de diagnóstico es alrededor de los 20 años.
Características clínicas del vitíligo
El vitíligo se caracteriza por la aparición de manchas o áreas totalmente amelanóticas, rodeadas de piel normal. Estas manchas pueden ser de forma redondeada, ovaladas o lineales.
En ocasiones, en la fase inicial, puede observarse hipopigmentación en lugar de despigmentación. A medida que va pasando el tiempo las lesiones pueden permanecer estables o aumentar de tamaño en su periferia, a diferente velocidad según el paciente. El tamaño de las lesiones varía desde milímetros hasta centímetros de diámetro y pueden coexistir en una persona lesiones de diferentes dimensiones.
El vitíligo es asintomático, aunque algunos pacientes describen prurito cuando aparecen las lesiones o están activas.
Las lesiones pueden presentarse en cualquier parte del cuerpo (Figura 1), destacando su aparición en zonas que suelen ser un poco más pigmentadas, como la cara, dorso de manos, pezones, axilas, ombligo, área inguinal y anogenital.

En la cara, es característica su aparición alrededor de la boca y los ojos. En las extremidades, suelen observarse sobre todo en los codos, rodillas, dedos, la superficie flexora de las muñecas, el dorso de los tobillos y la cara anterior de la pierna. Además, destaca la aparición en zonas de traumatismos repetidos o fricción.
Tratamiento
En la actualidad, no existe un tratamiento único ni completamente eficaz para el vitíligo. Esta enfermedad puede tener un impacto significativo en la calidad de vida y en el estado emocional de los pacientes, lo que convierte su manejo en un reto terapéutico. Además, los fármacos empleados no están exentos de efectos adversos, por lo que el abordaje debe ser individualizado.º
Las recomendaciones del Grupo de Trabajo Internacional de Vitíligo destacan la importancia de acordar con el paciente los objetivos terapéuticos, teniendo en cuenta la localización, extensión, actividad y repercusión psicológica de la enfermedad.
Las zonas que responden mejor al tratamiento son la cara, el cuello, la parte media de las extremidades y el tronco. En cambio, las zonas más distales de las extremidades y los labios suelen mostrar menor respuesta.
Cuando el vitíligo presenta una extensión limitada, el tratamiento de primera elección son los inhibidores de la calcineurina tópicos, como el tacrólimus 0,1 % en pomada o el pimecrólimus 1 % en crema.
Especialmente, los tendremos en cuenta en zonas donde no debemos abusar de corticoides como el área facial, el cuello y la zona inguinal. La recomendación es aplicarlo 1 o 2 veces al día durante 6 meses, prolongando el tratamiento en caso de buena respuesta clínica. El tacrólimus causa con frecuencia picor o ardor en la piel; por ello, para una mejor tolerancia, se suele comentar al paciente que comience día sí, día no para ver la tolerancia. Incluso si es molesto, se le puede indicar que lo retire con agua a los 10 minutos y poco a poco con los días, lo normal es tolerarlo.
Los corticoides tópicos de alta o muy alta potencia son una alternativa eficaz para áreas pequeñas fuera del rostro. En el caso de la cara, su uso se considera una segunda opción. El efecto adverso más frecuente es la atrofia cutánea, observada hasta en el 14 % de los pacientes tratados con corticoides tópicos. Para reducir el riesgo de efectos adversos, se recomienda el uso de corticoides de muy alta potencia en ciclos de 6 a 8 semanas, o bien aplicarlos 2 veces por semana, combinando el resto de los días con tacrólimus tópico u otro corticoide menos potente. Si no se observa mejoría en un periodo de 2 a 3 meses, el tratamiento debe suspenderse.
Como novedad terapéutica se dispone de ruxolitinib 15 mg/g formato crema, indicado para la afectación facial, a partir de los 12 años de edad. Se aplica 2 veces al día, en un máximo de la superficie corporal de un 10 %. Las aplicaciones deben estar separadas al menos por 8 horas. El efecto adverso más frecuente, que se puede dar hasta en un 5 % de los pacientes, es acné en el lugar de aplicación.
En casos de vitíligo extenso o rápidamente progresivo, la primera línea de tratamiento sería la fototerapia UVB de banda estrecha (UVB-BE). Además, se puede combinar con tratamiento tópico, que aumentaría su efectividad. Los efectos adversos a corto plazo son prurito y xerosis.
Otros tratamientos en el vitíligo
Además de los tratamientos de primera línea, existen otras opciones terapéuticas complementarias que pueden emplearse en el manejo del vitíligo, como:
Fototerapias con y sin psoraleno.
- Tratamiento domiciliario: fototerapias domiciliarias con fórmula de kelina al 3 % + exposición solar de 20 minutos.
- Láser.
- Micropigmentación: implantar pigmentos de óxido de hierro no alérgeno similares al tono de la piel en las zonas despigmentadas para ayudar a unificar el tono de la piel.
- Tratamientos antioxidantes sistémicos: complementos que incluyan Polypodium leucotomos o Ginkgo biloba.
- Apoyo psicológico.
Es importante tener en cuenta, tanto en consulta como en la farmacia, la posibilidad de uso de maquillaje corrector o autobronceadores, para poder homogeneizar el tono cutáneo.
Por último, es fundamental recordar que los pacientes con vitíligo carecen de melanocitos funcionales en las áreas despigmentadas. En consecuencia, no producen melanina, el pigmento responsable de proteger la piel frente a la radiación ultravioleta. Esta ausencia de melanina aumenta significativamente el riesgo de daño en el ADN celular y de quemaduras solares incluso tras exposiciones breves. Por ello, estos pacientes deben mantener una fotoprotección rigurosa durante todo el año mediante el uso de ropa adecuada y fotoprotectores tópicos de amplio espectro.