Elbasvir/Grazoprevir ▼Zepatier®(Merck, Sharp&aDohme) en hepatitis C
 Nº400
Nº400
Resumen
La asociación de elbasvir y de grazoprevir es una combinación de dos antivirales de acción directa, ambos activos sobre los virus de la hepatitis C (VHC); actúan sobre dos pasos consecutivos del proceso final de replicación del ARN viral. El elbasvir actúa inhibiendo específicamente la proteína NS5A, alterando su localización subcelular, sus procesos de hiperfosforilación e inhibiendo la síntesis de ARN viral; por su parte, el grazoprevir actúa inhibiendo específicamente el complejo de serina proteasa NS3/4A, lo que impide la replicación viral. La combinación ha sido autorizada para el tratamiento de la hepatitis C en adultos. Los datos clínicos indican unas tasas de respuesta viral sostenida a las 12 semanas (RSV 12) por encima del 90% en los pacientes con VHC con serotipos 1a y 1b, los mayoritarios en España, con independencia de la carga viral basal y el estatus hepático (con o sin cirrosis); en los cuadros provocados por el genotipo 4, la RSV12 es algo menor en los pacientes con cirrosis (83%). Sin embargo, en los pacientes infectados por el genotipo 1a en los que hay algún polimorfismo de la NS5A, la tasa de respuesta baja notablemente (53%), aunque la combinación con ribavirina en terapias de 16 semanas permite un control completo (100%). Sin duda alguna, el punto fuerte de la nueva combinación en su seguridad, con una incidencia de eventos adversos prácticamente indistinguible de la del placebo, leves y de corta duración: fatiga, cefalea, náusea, insomnio y prurito. En esta misma línea es destacable la eficacia y la seguridad del elbasvir/grazoprevir mostrada en pacientes con insuficiencia renal grave, incluyendo pacientes hemodializados.
ASPECTOS FISIOPATOLÓGICOS
Se estima que la infección por el virus de la hepatitis C (VHC) afecta a 170-180 millones de personas en todo el mundo (2%), con una incidencia anual de 4 millones de nuevos casos y alrededor de 500.000 muertes. En España, la prevalencia de la infección por VHC C se sitúa en torno al 1,7% de la población general, lo que supone alrededor de 700.000 personas infectadas, todavía muchas de ellas sin diagnosticar.
Generalmente, la infección aguda por VHC es asintomática y muy raramente se asocia a una enfermedad mortal. Sin embargo, si no se trata, 15% de los pacientes con hepatitis C crónica acabará por desarrollar cirrosis hepática al cabo de 20 años, porcentaje que aumenta por encima del 40% a los 30 años; muchos de ellos acabarán por padecer un cáncer de hígado (hepatocarcinoma), a un ritmo de un 2% anual. Más del 50% de los pacientes que han necesitado un trasplante de hígado en España son pacientes con hepatitis C que han evolucionado a una enfermedad hepática terminal.
El virus de la hepatitis C (VHC) pertenece al género Hepacivirus, de la familia Flaviviridae. Se trata de un virus con cubierta de un diámetro de unos 50 nm, que tiene como material genético una única cadena de ARN en sentido positivo (+ssRNA). Existen 6 genotipos (1-6) y numerosos subgenotipos (a, b, c...) del VHC; en Europa y los EE. UU. el más frecuente es el 1 (70% de los casos, mayoritariamente el 1b, que en España supone el cerca del 45% de todas las infecciones por VHC, mientras que el 1a representa el 25%), seguido por el 3 (3a; 20%), el 4 (4%) y el 2 (2a, 2b y 2c; 3%).
La expresión del ARN del VHC utiliza la maquinaria genética de los hepatocitos humanos; para ello, induce la síntesis de una única proteína o poliproteína(C-E1-E2-p7-NS2-NS3-NS4A-NS4B-NS5A-NS5B), formada por 3.011 aminoácidos, lo que implica la necesidad de que varias proteasas celulares y virales (NS2 y NS3, junto con su cofactor NS4A, que forman parte de la propia poliproteína) actúen para liberar las formas activas de las 3 proteínas estructurales (E) y de las 7 no estructurales (NS) que la constituyen (Figura 1).
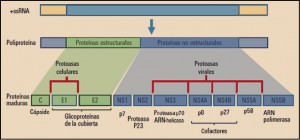
Figura 1. Expresión del ARN del virus de la hepatitis C (VHC) y resultado del procesamiento de la poliproteína.
El procesamiento de la poliproteína se inicia por la señal peptidasa del retículo endoplásmico; liberando la proteína C que forma la cápside viral, las E1 y E2 de la envoltura de la partícula y la p7, forma los canales iónicos en la envoltura viral, necesarios para la liberación del genoma. Por su parte, la región de las proteínas no estructurales (NS2 a NS5B), es procesada por NS2 y NS3 que producen un corte autocatalítico de las regiones NS2-NS3 y NS3-NS4A, respectivamente. Esta última es un complejo enzimático que inicia el procesamiento del resto de la poliproteína viral; está constituido por la NS3, una enzima multifuncional con actividades de serina-proteasa y de ARN helicasa DexH/D (revierte el enrollamiento de cadenas de ARN formadas durante la replicación viral); por su parte, la NS4A es responsable de reorganizar la estructura y optimizar la actividad de NS3 y facilitar la localización del complejo NS3/4A sobre la membrana del retículo endoplásmico, donde es procesada la poliproteína viral.
La NS5A es una proteína intensamente fosforilada y forma parte del complejo de replicación; se une a la fracción 3’-terminal del ARN viral recién sintetizado e interacciona con la ARN polimerasa dependiente del ARN viral. Esta última es la proteína NS5B, obviamente esencial en la replicación del ARN viral, que utiliza la cadena de éste como molde para nuevas cadenas y cataliza el proceso de polimerización de los ribonucleótido-trifosfato (rNTP) durante este proceso de replicación viral. En definitiva, produce la hebra de ARN complementaria – ARN(–) – que servirá de molde para fabricar las auténticas hebras de ARN viral – ARN(+) –, que a su vez podrán ser de nuevo replicadas y traducidas, o bien empaquetadas en las proteínas estructurales para formar nuevas partículas virales de VHC, que son liberadas mediante un proceso de exocitosis ( Cuéllar, 2016 ).
El VHC posee un elevada variabilidad genética (1.400-1.900 sustituciones/nucleótido/año), que es debida principalmente a la sustitución nucleotídica que ocurre durante el proceso replicativo y por la falta de actividad de exonucleasa de la polimerasa viral, que impide la corrección de errores en la secuencia replicada. Sin embargo, esta variabilidad no es uniforme, ya que existen regiones altamente conservadas, como la secuencia que codifica para la proteína de la cápside viral (C), la región para la serina proteasa NS3 y los extremos 5’ y 3’ no traducibles de la cadena de ARN; otras regiones, como las que codifican las proteínas NS4B, NS5A y las regiones hipervariables 1 y 2 (RHV-1 y RHV-2) en la proteína de envoltura E2, pueden diferir hasta en más del 50%, dando lugar a las múltiples variantes genotípicas del VHC mencionadas anteriormente.
El tratamiento farmacológico de la hepatitis C crónica ha ido evolucionando de forma muy rápida en los últimos años. Hasta hace algunos años, se basaba en la administración de interferón alfa (generalmente, como peginterferón alfa) subcutáneo y ribavirina oral durante 24-72 semanas. Este tratamiento se asocia con una respuesta viral sostenida no demasiado satisfactoria (30-50%) y un perfil notable de efectos adversos.
En el año 2011 se produjo un cambio notable en el panorama terapéutico de la hepatitis C, al comercializarse el boceprevir y el telaprevir – la primera generación de inhibidores selectivos y reversibles de la proteasa NS3 – para el tratamiento de pacientes infectados por VHC de tipo 1, tanto no tratados previamente ( naïve ) como tratados, en combinación con peginterferón alfa y ribavirina ( terapia triple ). En estas circunstancias, las tasas de respuesta tanto en pacientes naïve como en pretratados llegaban a alcanzar hasta un 70% en algunas subpoblaciones de pacientes, permitiendo acortar la duración del tratamiento en algunos casos de 48 a 24 semanas. Sin embargo, boceprevir y telaprevir presentan un perfil toxicológico importante que obliga a suspender el tratamiento en un porcentaje de pacientes netamente superior a los tratados solo con peginterferón alfa y ribavirina, amén de un amplio abanico de interacciones farmacológicas, lo cual, asociado con la propia complejidad del tratamiento, dejaba un amplio margen para la mejora.
Tras esta primera generación de inhibidores de la proteasa del VHC, en 2014 llegó otra oleada de nuevos agentes con propiedades farmacodinámicas, farmacocinéticas y toxicológicas más satisfactorias que los anteriores, formada por el simeprevir , inhibidor dual de NS3 y NS4A, el daclatasvir , inhibidor de la NS5A, y el sofosbuvir , inhibidor de la NS5B, todos ellos con tasas de respuesta viral sostenida por encima del 80% para la mayoría de los genotipos y condiciones clínicas.
La forma de uso de todos ellos consiste en combinar dos o más para optimizar los resultados y, especialmente, reducir la duración de los tratamientos, excluir o reducir el uso de la terapia triple (peginterferón y ribavirina, más boceprevir o telaprevir), y reducir el riesgo de emergencia de cepas virales resistentes. Por este motivo, muchos de los nuevos medicamentos que están llegando actualmente consisten en combinaciones a dosis fijas de inhibidores de NS3/NS4A, NS5A y NS5B, con el objetivo adicional de optimizar la adherencia al tratamiento. Entre ellas, cabe citar la de ledipasvir/sofosbuvir, ombitasvir/paritaprevir (+ritonavir) y elbasvir/grazoprevir.
El criterio fundamental en la estrategia terapéutica es considerar el nivel de fibrosis hepática que presenta el paciente en el momento del diagnóstico, que determina la potencial utilidad de los tratamientos disponibles. Se suele cuantificar el nivel de fibrosis hepática mediante Fibroscan, considerándose como leve para niveles 0 y 1 (F0 y F1), moderada (F2), avanzada (F3) y grave (F4), típicamente cirrosis, que puede estar compensada o descompensada. La estrategia terapéutica definida actualmente en el Plan Estratégico para el abordaje de la hepatitis C en el Sistema Nacional de Salud propone tratar con los nuevos antivirales a pacientes tanto monoinfectados como coinfectados con el VIH:
- Pacientes con fibrosis hepática significativa (F2 a F4) con independencia de la existencia o no de complicaciones previas a la hepatopatía.
- Pacientes en lista de espera de trasplante hepático o trasplantados (hepáticos que hayan vuelto a infectarse y no hepáticos con hepatitis C).
- Pacientes que no hayan respondido a la triple terapia con inhibidores de la proteasa de primera generación.
- Pacientes con hepatitis C con manifestaciones extrahepáticas clínicamente relevantes del virus de la hepatitis C, sea cual sea el grado de fibrosis.
- En cualquier caso, y también con independencia del grado de fibrosis, se debe indicar el tratamiento en pacientes con elevado riesgo de trasmisión y mujeres en edad fértil que deseen un embarazo.
Según el genotipo, se han propuesto diferentes combinaciones de tratamientos considerando separadamente la condición de pacientes previamente no tratados ( naïve ) o con recaída tras un éxito inicial con terapia triple, con la de pacientes con fracaso previo a terapia triple. Entre las diversas opciones terapéuticas propuestas en la Estrategia ninguna tiene un carácter preferencial dado que no hay datos comparativos directos entre ellas.
A pesar del sustancial avance conseguido, aún quedan algunos aspectos que no están satisfactoriamente resueltos, tal como indica la Agencia Europea de Medicamentos ( EMA, 2016), ya que algunos tratamientos:
- Todavía requieren la utilización de ribavirina.
- Tienen tasas subóptimas de eficacia (respuesta viral sostenida durante al menos 12 semanas, RVS12 , menor del 90%) o requieren una larga duración, en determinadas poblaciones de pacientes.
- No resultan satisfactorias para pacientes con enfermedad hepática avanzada o con insuficiencia renal grave
- No son eficaces para algunos genotipos virales.
ACCIÓN Y MECANISMO
La asociación de elbasvir y de grazoprevir es una combinación de dos antivirales de acción directa, ambos activos sobre los virus de la hepatitis C (VHC); actúan sobre dos pasos consecutivos del proceso final de replicación del ARN viral. Dicha combinación ha sido autorizada para el tratamiento de la hepatitis C en adultos.
El elbasvir actúa inhibiendo específicamente la proteína NS5A, alterando su localización subcelular, sus procesos de hiperfosforilación e inhibiendo la síntesis de ARN viral. La proteína NS5A es una proteína intensamente fosforilada que, una vez escindida de la poliproteína viral, localiza a las membranas donde se une a la fracción 3’-terminal del ARN viral recién sintetizado y participa en la replicación del genoma viral, en parte a través de interacciones con la ARN polimerasa dependiente del ARN viral (NS5B).
Por su parte, el grazoprevir actúa inhibiendo específicamente el complejo de serina proteasa NS3/4A, lo que impide la replicación viral. La proteína NS3 del VHC es una enzima multifuncional ya que presenta en el primer tercio de su estructura, una actividad de proteasa de serina y en el resto función de ARN helicasa DexH/D que revierte el enrollamiento de cadenas dobles de ARN formadas durante la replicación viral. El extremo NS4A es una proteína que se asocia con las cadenas de NS3 y provoca una reorganización en su estructura, optimizando así la actividad de proteasa de NS3; además NS4A promueve la localización del complejo NS3/4A a la membrana del retículo endoplásmico donde es procesada la poliproteína del VHC.
El elbsavir presente una elevada actividad frente al VHC, con valores de EC 50 1 que oscilan entre <0,001 a 0,01 nM para los genotipos, 1a, 1b y 4; los correspondientes valores de EC 50 para el grazoprevir frente a dichos genotipos oscilan entre 0,2 y 0,8 nM.
Por lo que respecta al desarrollo de resistencia viral frente a elbasvir en cultivos celulares con replicones del VHC de genotipo 1a, las sustituciones individuales Q30D/E/H/R, L31M/V y Y93C/H/N en NS5A disminuyeron la actividad antiviral de elbasvir entre 6 y 2.000 veces; en los del genotipo 1b las sustituciones individuales L31F y Y93H disminuyeron la actividad antiviral unas 17 veces, mientras que en los del genotipo 4 las sustituciones individuales L30S, M31V y Y93H disminuyeron la actividad antiviral entre 3 y 23 veces. En el caso de grazoprevir , en los replicones del VHC de genotipo 1a, las sustituciones individuales D168A/E/G/S/V en NS3 disminuyeron la actividad antiviral entre 2 y 81 veces; en los del genotipo 1b las sustituciones F43S, A156S/T/V y D168A/G/V en NS3 disminuyeron la actividad antiviral entre 3 y 375 veces, y en las del genotipo 4 las sustituciones D168A/V en NS3 disminuyeron la actividad entre 110 y 320 veces.
Tanto elbasvir como grazoprevir han mostrado actividad in vitro sobre ciertos replicones virales de genotipos 1a y 1b con determinadas mutaciones que confieren resistencia a otros inhibidores de la NS5A y NS3, respectivamente.
ASPECTOS MOLECULARES
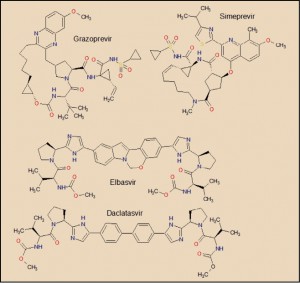
Elbasvir está estructural y farmacológicamente relacionado con daclatasvir y ledipasvir, en tanto que todos ellos son inhibidores de la proteína NS5A del VHC. Presentan una característica estructura simétrica (daclatasvir y ledipasvir) o cuasisimétrica (elbasvir), en la que destacan dos aspectos fundamentales. En primer lugar, el núcleo central de la molécula que constituye un amplio sistema resonante, de alta densidad electrónica, el cual facilita la unión a la proteína NS5A, estabilizando su estructura y bloqueando sus funciones. En segundo lugar, se aprecian sendas estructuras en los extremos de las moléculas que emulan secuencias peptídicas (son carbamatos, en realidad), que facilitan la inserción del fármaco en los huecos ( bolsillos) de la proteína.
Por su parte, el grazoprevir está farmacológica y estructuralmente relacionado con el paritaprevir y, en especial, con el simeprevir, inhibidores específicos del complejo de serina proteasa NS3/4A. Estructuralmente destaca la presencia de varios grupos amida que confieren a estas moléculas un carácter de falso péptido, lo que resulta necesario para incorporarse – y bloquear – a determinadas regiones de la proteasa NS3/NS4A. También es peculiar la presencia de una estructura química relativamente compleja caracterizada por la presencia de un anillo con un elevado número de eslabones (macrociclo), de 18 eslabones en el grazoprevir, de 14 en el caso del simeprevir y de 15 en el del paritaprevir. Ambas estructuras también presentan estructuras anulares (ciclopropano, ciclopentano o pirrolidina) que quedan integradas en el macrociclo.

EFICACIA Y SEGURIDAD CLÍNICAS
La eficacia y la seguridad clínicas de la combinación elbasvir/grazoprevir han sido adecuadamente contrastadas en las indicaciones autorizadas mediante ocho ensayos clínicos, cuatro de fase 2 (información preliminar sobre eficacia, relación dosis-respuesta y ampliación de los datos de seguridad obtenidos en la fase 1) y otros cuatro de fase 3 (confirmatorios de eficacia y seguridad), con características diversas: doblemente diegos y controlados con placebo (2) o abiertos (6), tratamiento solo o asociado a ribavirina o a sofosbuvir, pacientes con o sin cirrosis hepática, refractarios a terapias previas o no tratados previamente ( naïve), co-infectados o no con VIH, con o sin insuficiencia renal grave, etc.
La variable clínica más utilizada en los ensayos clínicos fue la respuesta viral sostenida durante 12 semanas (RVS 12), definida como la persistencia de una concentración plasmática de ARN viral (VHC) inferior a 25 UI/ml durante las 12 semanas posteriores a la finalización del tratamiento; en algunos ensayos también se empleó como variable clínica la RVS a 4 (RVS 4), 8 (RVS 8) y 24 semanas (RVS 24), generalmente como variable secundaria. Igualmente, se consideró como rebote el incremento por un factor de 10 o más (1 log10) de la concentración plasmática de ARN VHC, medido en dos determinaciones en dos semanas.
La dosis del medicamento empleada en todos los casos fue de 50 mg de elbasvir y 100 mg de grazoprevir, administrados por vía oral, una vez al día; la duración del tratamiento osciló en los diversos estudios entre 4 y 18 semanas. Las principales características de los estudios están reflejadas en la Tabla 1, resumiéndose los resultados de forma agregada en la tabla 2.
|
Tabla 1. Características de los ensayos clínicos con elbasvir/Grazoprevir en hepatitis C |
||||||
|
Estudio
|
Fase |
Genotipo viral (GT) |
Tratamiento y duración |
Tipo de estudio |
Pacientes |
Variable clínica principal |
|
C-SURFER
|
3 |
1 |
E/B o placebo: 12 semanas |
Doble ciego, controlado con placebo |
224 con insuficiencia renal grave (hemodiálisis: 76%); sin tratamiento previo ( naïve): 80% |
RVS 12 |
|
C-EDGE
|
3 |
1, 4 y 6 |
E/B: 12 semanas |
Abierto |
218 naïve, con o sin cirrosis y co-infectados por VIH |
RVS 12 |
|
C-SALVAGE
|
2 |
1 |
E/B + Ribavirina (RVB): 12 semanas |
Abierto |
79 con o sin cirrosis, previamente tratados |
RVS 12 |
|
C-WORTHY
|
2 |
1 y 3 |
E/B ± RBV: 8, 12 o 18 semanas |
Abierto |
253 previamente tratados o no, con o sin cirrosis, con o sin
|
RVS 12 (GT1) RVS 24 (GT3) |
|
C-EDGE
|
3 |
1, 4 y 6 |
E/B ± RBV: 12 o 16 semanas |
Abierto |
420 previamente tratados, con o sin cirrosis, con o sin
|
RVS 12 |
|
C-SCAPE
|
2 |
2, 4, 5 y 6 |
GT2: E/B + RBV: 12 semanas GT4, 5 y 6: E/B ± RBV: 12 semanas |
Abierto |
98 naïve sin cirrosis |
RVS 24 |
|
C-SWIFT
|
2 |
1 y 3 |
E/B + Sofosbuvir: 4, 6, 8 o 12 semanas |
Abierto |
143 naïve con o sin cirrosis |
RVS 12 |
|
C-EDGE (EMA, 2016) |
3 |
1, 4 y 6 |
E/B: 12 semanas |
Doble ciego, controlado con placebo |
421 naïve con o sin cirrosis |
RVS 12 |
|
Tabla 2. Resultados agregados por genotipo, cirrosis,
|
|||
|
Genotipo |
Estatus |
RVS 12 (E/G) |
RVS 16 (E/G) + RBV |
|
1a |
Global |
93% |
95% |
|
Sin cirrosis |
93% |
92% |
|
|
Con cirrosis |
94% |
100% |
|
|
Carga viral ≤800.000 UI/ml |
98% |
100% |
|
|
Carga viral >800.000 UI/ml |
91% |
94% |
|
|
Sin polimorfismo basal NS5A |
97% |
100% |
|
|
Con polimorfismo basal NS5A |
53% |
100% |
|
|
1b |
Global |
96% |
- |
|
Sin cirrosis |
95% |
- |
|
|
Con cirrosis |
100% |
- |
|
|
4 |
Global |
94% |
100% |
|
Sin cirrosis |
96% |
100% |
|
|
Con cirrosis |
83% |
100% |
|
|
Carga viral ≤800.000 UI/ml |
93% |
100% |
|
|
Carga viral >800.000 UI/ml |
94% |
100% |
|
|
Sin polimorfismo basal NS3 |
86% |
- |
|
|
Con polimorfismo basal NS3 |
100% |
- |
|
Adicionalmente, en otro estudio de fase 3 abierto ( Sperl, 2016), 257 pacientes con hepatitis C crónica con genotipo viral 1 o 4 y una carga viral inicial mayor de 10.000 UI/ml, fueron aleatoriamente asignados a recibir un tratamiento de 12 semanas con elbasvir/grazoprevir o sofosbuir (400 mg/24 h) más ribavirina e interferón alfa pegilado. La mayor parte de los pacientes (83%) no eran cirróticos y no había recibido ningún tratamiento previo ( naïve; 75%), con un claro predominio del genotipo viral 1b (82%). Los resultados, expresados en respuesta viral sostenida a las 12 semanas (RVS 12) fue del 99,2% con elbasvir/grazoprevir (E/G) y del 90,5% con sofosbuvir más ribavirina e interferón alfa pegilado (S/RBV/PIA), siendo la diferencia estadísticamente significativa (+8,8%; IC 95 3,6-15,3). La frecuencia de eventos de seguridad de nivel 1 fue del 0,8% con E/G vs. 27,8% con S/RBV/PIA, con una diferencia estadísticamente significativa de 27 puntos porcentuales (IC 95% -35,5 a -19,6).
Desde el punto de vista de la seguridad, el apremilast presenta un perfil toxicológico benigno, equiparable al del placebo. La incidencia global de eventos adversos relacionados con el tratamiento fue de (40% con E/B, 67% con E/B+RBV y 39% con placebo), siendo los más comunes fatiga (12,0/24,7/4,8%), cefalea (11,5/16,3/8,6%), náusea (4,9/12,6/4,8%), insomnio (2,5/8,8/2,9%) y prurito (1,4/8,8/6,7%). Las respectivas frecuencias de eventos adversos intensos (severos) emergentes durante el tratamiento fue del 0,1/0,5/0,0%. Los porcentajes de pacientes que suspendieron el tratamiento por este motivo fueron del 0,3/0,8/1,0%.
ASPECTOS INNOVADORES
La asociación de elbasvir y de grazoprevir es una combinación de dos antivirales de acción directa, ambos activos sobre los virus de la hepatitis C (VHC); actúan sobre dos pasos consecutivos del proceso final de replicación del ARN viral. El elbasvir actúa inhibiendo específicamente la proteína NS5A, alterando su localización subcelular, sus procesos de hiperfosforilación e inhibiendo la síntesis de ARN viral; por su parte, el grazoprevir actúa inhibiendo específicamente el complejo de serina proteasa NS3/4A, lo que impide la replicación viral. La combinación ha sido autorizada para el tratamiento de la hepatitis C en adultos.
Los datos clínicos indican unas tasas de respuesta viral sostenida a las 12 semanas (RSV 12) por encima del 90% en los pacientes con VHC con serotipos 1a y 1b, los mayoritarios en España, con independencia de la carga viral basal y el estatus hepático (con o sin cirrosis); en los cuadros provocados por el genotipo 4, la RSV 12 es algo menor en los pacientes con cirrosis (83%). Sin embargo, en los pacientes infectados por el genotipo 1a en los que hay algún polimorfismo de la NS5A, la tasa de respuesta baja notablemente (53%), aunque la combinación con ribavirina en terapias de 16 semanas permite un control completo (100%).
A pesar de que los datos clínicos conocidos son bastante claros, sin embargo se echa de menos la disponibilidad de estudios directamente comparativos con otros tratamientos ya establecidos. No obstante, en un reciente estudio ( Sperl, 2016 ), realizado en pacientes con hepatitis C crónica con genotipo viral 1 o 4, la comparación de una terapia 12 semanas con elbasvir/grazoprevir o sofosbuir (400 mg/24 h) más ribavirina e interferón alfa pegilado, mostró una respuesta mayor, estadísticamente significativa (99,2 vs. 90,5%) y con una notable diferencia en términos de incidencia de eventos adversos, favorable también a elbasvir/grazoprevir.
Sin duda alguna, el punto fuerte de la nueva combinación en su seguridad, con una incidencia de eventos adversos prácticamente indistinguible de la del placebo, leves y de corta duración: fatiga, cefalea, náusea, insomnio y prurito. En este sentido, un reciente metanálisis ( Ferreira, 2016) mostró que elbasvir/grazoprevir fue más seguro que ombitasvir/paritaprevir (+ritonavir), daclatasvir/ribavirina y sofosbuvir/ribavirina.
En esta misma línea es destacable la seguridad del elbasvir/grazoprevir mostrada en pacientes con insuficiencia renal grave (incluyendo pacientes hemodializados), en los que el medicamento ha producido resultados igualmente eficaces que en pacientes sin insuficiencia renal. En este aspecto, en los pacientes con hepatitis viral C con genotipos 1a, 1b y 4, y con insuficiencia renal grave, la combinación elbasvir/grazoprevir es la que aporta una mayor evidencia de eficacia y seguridad ( Kohli, 2016 ).
En definitiva una aportación moderadamente innovadora, especialmente útil en pacientes con insuficiencia renal grave.
|
VALORACIÓN |
|
ELBASVIR/GRAZOPREVIR
|
|
Grupo Terapéutico (ATC): J05AX. TERAPIA ANTIINFECCIOSA SISTÉMICA. Antivirales de acción directa: otros. |
|
Indicaciones autorizadas: Tratamiento de la hepatitis C crónica en adultos. |
|
INNOVACIÓN MODERADA. Aporta algunas mejoras, pero no implica cambios sustanciales en la terapéutica estándar |
|
FÁRMACOS RELACIONADOS REGISTRADOS EN ESPAÑA |
|||
|
Fármaco |
Medicamento® |
Laboratorio |
Año |
|
Boceprevir |
Victrelis |
Merck Sharp Dohme |
2011 |
|
Telaprevir |
Incivo |
Janssen Cilag |
2011 |
|
Simeprevir |
Olysio |
Janssen Cilag |
2014 |
|
Sofosbuvir |
Sovaldi |
Gilead |
2014 |
|
Daclatasvir |
Daklinza |
Bristol-Myers Squibb |
2015 |
|
Ledipasvir/Sofosbuvir |
Harvoni |
Gilead |
2015 |
|
Ombitasvir/Paritaprevir/Ritonavir |
Viekirax |
Abbvie |
2015 |
|
Dasabuvir |
Exviera |
Abbvie |
2015 |
|
Elbasvir/Grazoprevir |
Zepatier |
Merck Sharp Dohme |
2017 |
BIBLIOGRAFÍA
Bibliografía
- Buti M, Gordon SC, Zuckerman E, Lawitz E, Calleja JL, Hofer H, et al. Grazoprevir, Elbasvir, and Ribavirin for Chronic Hepatitis C Virus Genotype 1 Infection After Failure of Pegylated Interferon and Ribavirin With an Earlier-Generation Protease Inhibitor: Final 24-Week Results From C-SALVAGE. Clin Infect Dis . 2016; 62(1): 32-6. doi: 10.1093/cid/civ722.
- Consejo General de Colegios Oficiales de Farmacéuticos . Bot PLUS WEB. https://botplusweb.portalfarma.com/
- Cuéllar Rodríguez S. Farmacología de los antivirales. En: Trastornos infecciosos y parasitarios. Madrid: Consejo General de Colegios Oficiales de Farmacéuticos; 2016. p. 143-88.
- European Medicines Agency (EMA). Zepatier®. European Public Assessment Report (EPAR). EMA/377766/2016; EMEA/H/C/004126. http://www.ema.europa.eu/docs/en_GB/document_library/EPAR_-_Public_assessment_report/human/004126/WC500211237.pdf
- Ferreira VL, Assis Jarek NA, Tonin FS, Borba HH, Wiens A, Pontarolo R Safety of interferon-free therapies for chronic hepatitis C: a network meta-analysis. J Clin Pharm Ther . 2016; 41(5): 478-85. doi: 10.1111/jcpt.12426.
- Kohli A, Alshati A, Georgie F, Manch R, Gish RG. Direct-acting antivirals for the treatment of chronic hepatitis C in patients with chronic kidney disease. Therap Adv Gastroenterol . 2016; 9(6): 887-897.
- Kwo P, Gane EJ, Peng CY, Pearlman B, Vierling JM, Serfaty L, et al. Effectiveness of Elbasvir and Grazoprevir Combination, With or Without Ribavirin, for Treatment-Experienced Patients With Chronic Hepatitis C Infection. Gastroenterology . 2017; 152(1): 164-175.e4. doi: 10.1053/j.gastro.2016.09.045.
- Lawitz E, Gane E, Pearlman B, Tam E, Ghesquiere W, Guyader D, et al. Efficacy and safety of 12 weeks versus 18 weeks of treatment with grazoprevir (MK-5172) and elbasvir (MK-8742) with or without ribavirin for hepatitis C virus genotype 1 infection in previously untreated patients with cirrhosis and patients with previous null response with or without cirrhosis (C-WORTHY): a randomised, open-label phase 2 trial. Lancet . 2015; 385(9973): 1075-86. doi: 10.1016/S0140-6736(14)61795-5.
- Rockstroh JK, Nelson M, Katlama C, Lalezari J, Mallolas J, Bloch M, et al. Efficacy and safety of grazoprevir (MK-5172) and elbasvir (MK-8742) in patients with hepatitis C virus and HIV co-infection (C-EDGE CO-INFECTION): a non-randomised, open-label trial. Lancet HIV . 2015; 2(8): e319-27. doi: 10.1016/S2352-3018(15)00114-9.
- Roth D, Nelson DR, Bruchfeld A, Liapakis A, Silva M, Monsour H Jr, et al. Grazoprevir plus elbasvir in treatment-naive and treatment-experienced patients with hepatitis C virus genotype 1 infection and stage 4-5 chronic kidney disease (the C-SURFER study): a combination phase 3 study. Lancet . 2015; 386(10003): 1537-45. doi: 10.1016/S0140-6736(15)00349-9.
- Sperl J, Horvath G, Halota W, Ruiz-Tapiador JA, Streinu-Cercel A, Jancoriene L, et al. Efficacy and safety of elbasvir/grazoprevir and sofosbuvir/pegylated interferon/ribavirin: A phase III randomized controlled trial. J Hepatol . 2016; 65(6): 1112-1119. doi: 10.1016/j.jhep.2016.07.050.
1 1 EC 50% es la concentración efectiva para inhibir el 50% de los virus.
Artículos relacionados
-
31 Mar 2026Medicamentos con nuevos principios activos o biosimilares Medicamentos con nuevos principios activos o biosimilares
-
27 Feb 2026Medicamentos con nuevos principios activos o biosimilares Medicamentos con nuevos principios activos o biosimilares
-
23 Dic 2025Medicamentos con nuevos principios activos o biosimilares Medicamentos con nuevos principios activos o biosimilares





